1- کمیته تحقیقات دانشجویی، دانشگاه علوم پزشکی جندی شاپور اهواز، اهواز، ایران.
2- مرکز تحقیقات مراقبت پرستاری در بیماری های مزمن، دانشگاه علوم پزشکی جندی شاپور اهواز، اهواز، ایران. ، jahanisimin50@yahoo.com
3- مرکز تحقیقات مراقبت پرستاری در بیماری های مزمن، دانشگاه علوم پزشکی جندی شاپور اهواز، اهواز، ایران.
4- گروه آمار زیستی و اپیدمیولوژی، دانشکده بهداشت، دانشگاه علوم پزشکی جندی شاپور اهواز، اهواز، ایران.
متن کامل [PDF 962 kb]
(569 دریافت)
|
چکیده (HTML) (1721 مشاهده)
متن کامل: (810 مشاهده)
ﻣﻘﺪﻣﻪ
با افزایش بستری بیماران مبتلا به کووید-19 در بیمارستان، تماس پرستاران که عنصر اصلی مراقبت در تیم درمان هستند، با این بیماران افزایش یافت و سلامت آنها را به دلیل ماهیت کاری، پوشیدن لباسهای محافظتی، استفاده از ماسک، خطر آلوده شدن و آلوده کردن دیگران، در معرض خطر قرار داد؛ به طوری که آنها را دچار مشکلات روانشناختی مختلفی کرد (1, 2). شیوع نشانههای اضطراب، افسردگی، بیخوابی و مشکلات روانشناختی دیگر در کارکنان مراقبت سلامت در پاندمی کووید-19 در چین، 04/46 درصد، 37/44 درصد، 75/28 درصد و 59/56 درصد گزارش شد (3). در ایران، بیش از دو سوم، بیش از نیمی و نزدیک به یک پنجم پرستاران به ترتیب دارای اضطراب، افسردگی و استرس بودهاند (4). یافتهها نشان میدهد که مشکلات روانشناختی پرستاران، باعث ایجاد مشکلات ارتباطی با همکاران تیم مراقبتی، کاهش کیفیت خدمات پرستاری و افزایش معضلات اخلاقی شده است (5).
درمان دارویی، مانند بنزودیازپینها یا داروهای ضد افسردگی اغلب موثر هستند، اما معمولا عوارض جانبی و خطر وابستگی به دارو را به دنبال دارند. علاوه بر این، چنین داروهایی هزینههای قابلتوجهی را بر سیستمهای مراقبت سلامتی تحمیل میکنند (6). همچنین، یافتهها نشان میدهد پرستاران از راهبردهایی مختلفی مانند تمرینهای تنفسی، ورزش، گوش دادن به موسیقی، نوشتن خاطرات و نامهها و ذهنآگاهی برای مقابله با مشکلات روانشناختی ایجادشده در دوران کووید-19 استفاده کردهاند (5, 7). یکی از راهبردهای غیر تهاجمی میتواند طب فشاری باشد. طب فشاری شامل اعمال فشار ملایم انگشت، مانند فشار دادن، ماساژ دادن یا قرار دادن یک مهره در نقاط خاص واقع در نصفالنهارهای بدن است. در طب سنتی چینی، طب فشاری تعدیلکننده تعادل بین جریان خون و انرژی حیاتی (چی - Qi) شناخته میشود و گردش مایعات بدن را افزایش میدهد و به هماهنگی و تعادل فیزیولوژیکی کمک میکند (8). با تغییر سطوح انتقالدهندههای عصبی و کاهش سطح هورمونهای آدرنوکورتیکوتروپیک و پیشساز سرتونین در مسیرهای عصبی، طب فشاری میتواند اضطراب را کاهش دهد (9). طب فشاری سیستم عصبی پاراسمپاتیک و سمپاتیک را برای حفظ عملکرد بدن و بهبود سطح راحتی تنظیم میکند. علاوه بر این، یک فرایند خودتنظیمی شامل آزادسازی شیمیایی عصبی از جمله سروتونین (تنظیمکننده خلق و خو - A mood regulator) را تحریک میکند تا ناراحتی عاطفی را کاهش دهد (10). یافتهها نشاندهنده اثرهای طب فشاری بر کیفیت خواب، اضطراب و افسردگی دانشجویان پرستاری مبتلا به اختلالهای خواب (11)، استرس، اضطراب، افسردگی، خستگی و خودکارآمدی پرستاران (12, 13)، کیفیت خواب و خستگی عاطفی پرستاران در دوران کووید-19 بوده است (14).
اگرچه یافتههای متعددی در زمینه تاثیر طب فشاری بر مشکلات روانشناختی جمعیتهای مختلف وجود دارد، با توجه به شرایط ویژه بیماران مبتلا به کووید-19 و لزوم ارائه مراقبت با کیفیت (15)، تمرکز بر اختلالهای روانشناختی پرستاران و ارائه راهبردهای تطابقی جهت کاهش این مشکلات ضروری به نظر میرسد؛ بنابراین، مطالعه حاضر با هدف تعیین تاثیر طب فشاری بر افسردگی، اضطراب، استرس و خواب پرستاران شاغل در بخشهای کووید-19 بیمارستانهای آموزشی وابسته به دانشگاه علوم پزشکی جندی شاپور اهواز در سال 1401 انجام شد.
روش ﮐﺎر
این مطالعه نیمهتجربی بر روی ۶۷ پرستار شاغل در بخشهای کرونای بیمارستانهای آموزشی وابسته به دانشگاه علوم پزشکی جندی شاپور اهواز در سال 1401 صورت گرفت. معیارهای ورود به مطالعه شامل داشتن حداقل یک سال سابقه کار در بیمارستان و حداقل 6 ماه سابقه کار در بخش کرونا (12)، نبود عوامل استرسزای زندگی در طول سه ماه گذشته (مرگ یکی از نزدیکان، اخراج از محل کار، بارداری، تصادف و عمل جراحی)، نبود هایپرتیروئیدیسم (بر طبق سوابق پزشکی فرد و سوال از وی، تشخیص بالینی با تایید پزشک)، نبود فشارخون بالا (میانگین 24 ساعته فشارخون سیستولیک 130 میلیمتر جیوه و بالاتر و فشار دیاستولیک 80 میلیمتر جیوه و بالاتر، میانگین فشارخون در طول روز 80/135 میلیمتر جیوه یا بالاتر و میانگین فشارخون در شب 70/120 میلیمتر جیوه یا بالاتر)، داشتن اختلال خواب بر اساس نقطه برش پرسشنامه، داشتن افسردگی، اضطراب و استرس بر اساس نقطه برش پرسشنامه، استفاده نکردن از داروهای آرامبخش یا داروهای خوابآور و نداشتن سابقه انجام طب فشاری با پرستاران بود. گفتنی است فشارخون پرستاران توسط پژوهشگر و کمک پژوهشگر، با استفاده از فشارسنج دیجیتال، 6 بار هر 4 ساعت، در طول شبانه روز، بررسی و میانگین آن محاسبه شد. معیار خروج نمونهها در این مطالعه استفاده از هرگونه درمانهای مکمل در طول مطالعه و انجام ندادن مداخله توسط پرستاران بیش از سه روز در طول هفته بود. حجم نمونه بر اساس یافتههای مطالعه نهایتی و همکاران (16) و براساس فرمول زیر با احتساب ریزش 25 درصد،برای اطمینان 99 درصد،
.png)
ابتدا فهرستی از پرستاران بخشهای جنرال و ویژه کووید-19، تهیه شد. تعداد پرستارانی که دارای معیارهای ورود بودند نزدیک به حجم نمونه محاسبهشده (67 نفر) بود. در مرحله بعد، پس از گرفتن رضایت آگاهانه، نمونهها به صورت تصادفی با روش بلوکهای چهارتایی با استفاده از نرمافزارWinPePi 11.4 به دو گروه مداخله ( 34 نفر) و کنترل (33 نفر) تخصیص یافتند، به این صورت که پس از ده بار انتخاب نمونه با این روش، نمونهها جمعآوری شدند. پایان پژوهش، از 67 پرستار مشارکتکننده، 7 نفر از پژوهش خارج شده و تعداد نمونههای پژوهش به 60 نفر رسید (شکل 3).
ابزار گردآوری دادهها در این مطالعه عبارت بودهاند از: 1) فرم اطلاعات جمعیتشناختی؛ 2) پرسشنامه استاندارد افسردگی، اضطراب و استرس 21 سوالی (Depression Anxiety Stress Scales) DASS-21)) جهت ارزیابی افسردگی، اضطراب و استرس؛ 3) شاخص شدت بیخوابی (Insomnia Severity Index (ISI)) مورین (Maureen) جهت ارزیابی اختلالهای خواب. فرم اطلاعات جمعیتشناختی شامل اطلاعات پرستاران درباره سن، جنس، سطح تحصیلات، وضعیت تاهل، بخش محل فعالیت بالینی در بیمارستان، نوع شیفت، میانگین تعداد شیفت در هفته و ماه، میزان حقوق، نوع استخدام، و سابقه کاری بوده است که به صورت خودگزارشی، پرستاران آن را تکمیل کردند.
پرسشنامهDASS-21 یک ابزار غربالگری پرکاربرد است که میتواند به طور جداگانه علایم افسردگی، اضطراب و استرس را اندازهگیری کند. این پرسشنامه را لوویبوند (Lovibond) و همکاران در سال ۱۹۹۵ طراحی کردند. هر خردهمقیاس شامل هفت گویه است که از 0 (اصلا برای من صدق نمیکند) تا 3 (درباره من بسیار اعمال میشود، یا بیشتر اوقات) برای هفته قبل از مصاحبه نمرهگذاری میشود تا شدت را منعکس کند.
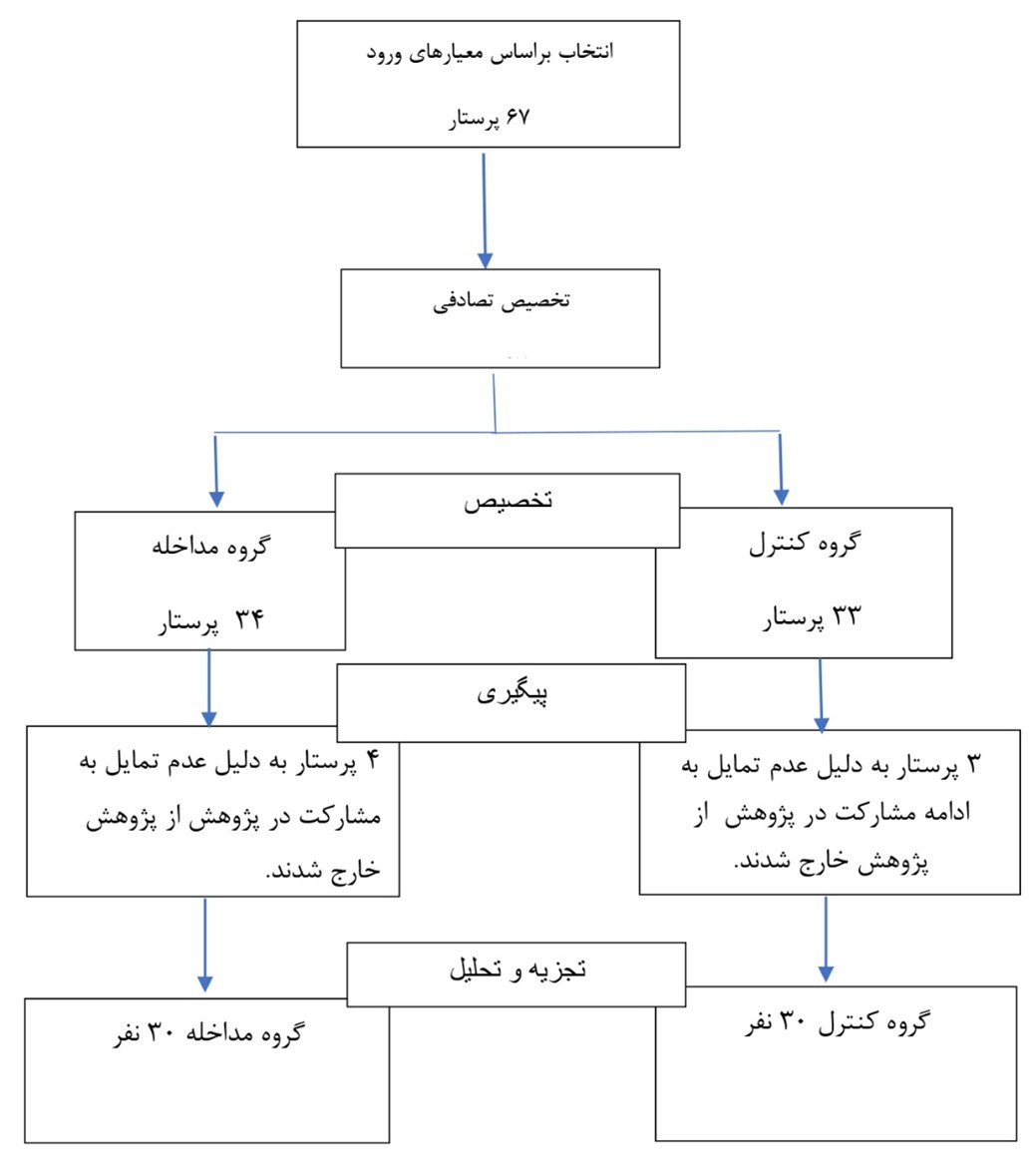
شکل3: دیاگرام روند نمونه گیری
نمره کل برای هر خردهمقیاس از 0 تا 21 متغیر است. کسب نمره ۱۰ و بیشتر نشانه افسردگی، نمره 8 و بیشتر نشانه اضطراب و ۱۵ و بیشتر نشانه استرس است. شواهدی مبنی بر اعتبار DASS-21 برای استفاده در محیطهای بالینی و اجتماعی در کشورهای انگلیسیزبان از جمله استرالیا، ایالات متحده آمریکا، کانادا و انگلستان وجود دارد. این ابزار همچنین به زبانهای دیگر از جمله چینی، مالایی، ایتالیایی و اسپانیایی ترجمه و تایید شده است (17). در مطالعه سامانی و جوکار، روانسنجی ابزار نشان داد که از روایی و پایایی مناسبی برای جامعه ایرانی برخوردار است. ضریب اعتبار بازآزمایی برای عامل استرس 80/0، افسردگی 81/0، اضطراب 78/0 و برای کل مقیاس 82/0 بود. علاوه بر بازآزمایی، به منظور بررسی میزان همسانی درونی مقیاس، از ضریب اعتبار آلفا استفاده شد که این ضریب برای عوامل استرس، افسردگی و اضطراب به ترتیب 87/0، 85/0 و 75/0 بود (18). در سایر مطالعات نیز پایایی نسخه ترجمهشده فارسی آن، برای جمعیت ایرانی تایید شده است (19, 20).
شاخص شدت بیخوابی (ISI) یک ابزار خودگزارشی مختصر است که درک بیمار را از شدت بیخوابی خـود ارزیابی میکند. این شاخص هفت سوال دارد و شامل ناتوانی در شروع خواب، ناتوانی در تداوم خواب به صورت بیدار شدن مکرر از خواب، زود بیدار شدن از خواب، رضایت از الگـوی خـواب، اختلال عملکرد روزانه، قابل توجه بودن مشکل بیخوابی فرد برای دیگران و نگرانی ایجادشده به دلیل مشکل بیخوابی است. در مقابل هر سوال پنج گزینه به صورت لیکرت وجود دارد که از صفر تا چهار نمرهگذاری میشود (نمره صفر بـرای گزینـه هرگـز و نمـره چهار برای گزینه خیلی زیاد). نمره کلی این شاخص بین 0 تا 28 است. نمره هشت و بیشتر نشاندهنده اختلال خواب است (17). شاخص شدت بیخوابی یک شاخص حساس برای اندازهگیری تغییرات ایجادشده در درمـان بـیخـوابی است. ایـن شاخص یک ابزار معتبر و پایا است که در مطالعات مختلفی استفاده شده است (21). اعتبار همزمان این ابزار با برگه ثبـت خواب در زمان ابداع آن قابلقبول گزارش شده است (65/0= r). باستین و همکاران (22) اعتبار همسانی درونی، 74/0 روایـی همزمـان با برگههای ثبت خواب 65/0 و همبستگی هـر سـوال بـا کـل آزمـون را از 38/0 تـا 69/0 گـزارش کـردهانـد. در مطالعـه داسـتانی و همکاران (23) نیز اعتبار همسانی درونی آزمون از طریق محاسبه آلفای کرونباخ 72/0 به دست آمده است 23.
قبل از مداخله، پژوهشگر آموزشهای مورد نیاز را درباره طب فشاری زیر نظر متخصص طب سنتی گذرانده بود. در ابتدا پرسشنامههای اطلاعات جمعیتشناختی، پرسشنامه DASS-21 و پرسشنامه ISI با شرکتکنندگان گروه مداخله و کنترل تکمیل شد. سپس، سه جلسه آموزش خود طب فشاری 30 دقیقهای در ۳ روز متوالی برای گروه مداخله برگزار شد. جهت اطمینان از یادگیری، از پرستاران درخواست شد مداخله طب فشاری مد نظر را یک مرتبه در حضور پژوهشگر انجام دهند. مداخله شامل انجام طب فشاری در نقطه شن من (Shen Men)(۷ HT) و نقطه شماره 6 پریکاردیال (Pericardium 6 point)(۶ P) دست بود. نقطه شن من قلبی در کناره اولنار و استخوان پیزیفورم و در خط عرضی چین مچ دست قرار دارد و نقطه 6 P واقع در بین ساعد داخلی بازو و در حفره بین استخوانهای ساعد به اندازه سه عرض انگشت و بالاتر از چین مچ است (شکل 1 و 2). از پرستاران خواسته شد روزانه، دو مرتبه یک بار طی زمان استراحت شیفت کاری یا طی زمان استراحت در منزل و یک بار دیگر، سی دقیقه قبل از به خواب رفتن به مدت پنج دقیقه (۱۰ثانیه فشار و ۲ ثانیه استراحت) نقطه مد نظر را در هر دو دست به میزان 3 تا 5 کیلوگرم فشار دهند. به شرکتکنندگان گوشزد شد که صحت ماساژ وقتی تایید میشود که مددجو در آن نقطه احساس گرمی، سنگینی، تورم و یا بیحسی کند (24, 25). پرستاران روند مداخله را در یک بازبینه (چکلیست) که در آن روزهای چهار هفته ترسیم شده بود، ثبت کردند. پژوهشگر طی این چهار هفته به صورت حضوری و به صورت تلفنی، انجام مداخله پرستاران را پیگیری کرد. پرسشنامه DASS-21 و ISI، دو هفته و چهار هفته بعد از شروع مداخله در اختیار پرستاران مشارکتکننده قرار گرفت.
تصویب طرح پژوهشی در کمیته اخلاق دانشگاه علوم پزشکی جندی شاپور اهواز (IR.AJUMS.REC.1401.287) انجام شد. از مشارکتکنندگان رضایت آگاهانه به صورت کتبی گرفته شد. به واحدهای پژوهش اطمینان داده شد که اطلاعات آنها محرمانه مانده و در صورت تمایل نداشتن به ادامه همکاری، در هر مرحله از پژوهش میتوانند خارج شوند. پس از پایان مداخله، برای رعایت اصول اخلاقی و در صورت تمایل مشارکتکنندگان در گروه کنترل، آموزش طب فشاری برای آنها نیز انجام شد.
دادهها پس از جمعآوری وارد نرمافزار SPSS نسخه 25 شدند. توصیف دادهها با استفاده از آمار توصیفی (شاخصهای مرکزی و پراکندگی و فراوانی و درصد) انجام شد. جهت مقایسه متغیرهای کمی از آزمون من ویتنی و جهت مقایسه متغیرهای کیفی از آزمون کای دو استفاده شد. جهت مقایسه نمره افسردگی، اضطراب، استرس و شدت بیخوابی قبل و بعد بین دو گروه از آزمون تی مستقل، و برای مقایسه این متغیرها در مراحل قبل، دو و چهار هفته بعد، از آزمون آنالیز واریانس اندازهگیری مکرر استفاده شد. برای بررسی توزیع نرمال دادهها از آزمون شاپیرو-ویلک استفاده شد. سطح معنادار برای تمام آزمونها کمتر از 05/0 در نظر گرفته شد.
.png)
|

|
| شکل 1: نقطه P6 |
شکل2: نقطه شن من |
یﺎﻓﺘﻪﻫﺎ
جدول (۱) نشان میدهد تفاوت آماری معناداری بین دو گروه از نظر متغیرهای دموگرافیک وجود ندارد. بر اساس جدول (۲)، قبل از مداخله؛ در گروه مداخله، میانگین افسردگی، اضطراب، استرس و شدت بیخوابی به ترتیب 30/4 ± 63/12، 69/4 ± 63/12، 51/2 ± 73/14، 67/3 ± 83/17 و در گروه کنترل، 80/3 ± 73/12، 68/5 ± 50/12، 68/4 ± 80/14، 89/3 ± 26/17 بود که با 05/0> P تفاوت آماری معناداری بین دو گروه وجود نداشت.
دو هفته بعد از مداخله؛ در گروه مداخله، میانگین افسردگی، اضطراب، استرس و شدت بیخوابی به ترتیب 19/4 ± 67/11، 86/3 ± 16/12، 03/4 ± 50/10، 98/2 ± 63/12 و در گروه کنترل، 32/4 ± 86/13،88/4 ± 60/13، 81/7 ± 96/15، 15/3 ± 16/18؛ چهار هفته بعد از مداخله؛ در گروه مداخله، به ترتیب 30/3 ± 10/11، 91/2 ± 00/11، 23/3 ± 90/9، 84/2 ± 96/11 و در گروه کنترل، 74/4 ± 46/14، 91/2 ± 46/13، 12/4 ± 23/13، 63/2 ± 50/18 بود.
بر اساس آزمون آنالیز واریانس با اندازههای تکراری، میانگین نمرات افسردگی در سه مرحله قبل، دو هفته و چهار هفته در گروه مداخله (073/0= P) و همچنین در گروه کنترل (064/0) تفاوت آماری معناداری نداشته است. اما اثر توأمان زمان و گروه (005/0= P) از نظر آماری معنادار بوده است. یعنی مداخله بر روی متغیر افسردگی موثر بوده است. همچنین، بر اساس آزمون آنالیز واریانس با اندازههای تکراری، میانگین نمرات اضطراب در سه مرحله قبل، دو هفته و چهار هفته بعد، در گروه مداخله (059/0= P) و همچنین در گروه کنترل (449/0= P) تفاوت آماری معناداری نداشته است. همچنین، اثر توأمان زمان و گروه معنادار نبوده است (078/0= P). در واقع مداخله بر روی متغیر اضطراب موثر نبوده است. بر اساس آزمون آنالیز واریانس با اندازه های تکراری، میانگین نمرات استرس در سه مرحله قبل، دو هفته و چهار هفته در گروه مداخله تفاوت آماری معناداری داشته است (0001/0> P). اما در گروه کنترل تفاوت آماری معنادار نبوده است (202/0= P). نتایج نشان داد اثر توأمان زمان و گروه معنادار است (006/0= P). در واقع مداخله بر روی متغیر استرس موثر بوده است. در نهایت، بر اساس آزمون آنالیز واریانس با اندازههای تکراری، میانگین نمرات بیخوابی در سه مرحله قبل، دو هفته و چهار هفته بعد در گروه مداخله تفاوت آماری معناداری داشته است (0001/0> P) اما در گروه کنترل این مورد معنادار مشاهده نشد (345/0= P). نتایج نشان داد اثر توأمان زمان و گروه معنادار است (0001/0> P). در واقع مداخله بر روی متغیر بیخوابی موثر بوده است.
جدول شماره 1: مقایسه مشخصات دموگرافیک بین دو گروه آزمون و کنترل
| متغیر |
گروه مداخله (N=30)
(درصد) تعداد |
گروه کنترل (N=30)
( درصد) تعداد |
آماره((X2 |
P* |
| جنس |
مرد |
0/20)6) |
3/13)4) |
48/0
|
448/0 |
| زن |
0/80)24) |
7/86)26) |
| تحصیلات |
کاردان |
3/3)1) |
0/10)3) |
2 |
368/0 |
| لیسانس |
7/86)26) |
7/86)26) |
| فوق لیسانس و بالاتر |
0/10)3) |
3/3)1) |
| تاهل |
مجرد |
0/50)15) |
7/36)11) |
086/1 |
297/0 |
| متاهل |
0/50)15) |
3/63)19) |
| بخش محل کار |
اورژانس |
7/16)5) |
7/16)5) |
083/2 |
353/0 |
| Icu کووید |
3/83)25) |
7/76)23) |
| کووید |
0/0)0) |
7/6)2) |
| نوع شیفت |
چرخشی |
1/96)29) |
7/86)26) |
96/1 |
161/0 |
| ثابت |
3/3)1) |
3/13)4) |
| نوع استخدامی |
طرحی |
3/3)1) |
3/3)1) |
78/3 |
151/0 |
| قراردادی |
0/30)9) |
0/10)3) |
| پیمانی و رسمی |
7/66)20) |
7/86)26) |
| بیمارستان |
رازی |
0/60)18) |
0/60)18) |
0 |
00/1 |
| امام خمینی |
0/20)6) |
0/20)6) |
| گلستان |
0/20)6) |
0/20)6) |
| متغیر |
گروه مداخله |
گروه کنترل |
آماره(t) |
df |
P** |
| انحراف معیار±میانگین |
انحراف معیار±میانگین |
| سن (سال) |
31/5±90/84 |
34/5±23/66 |
57/1 |
58 |
122/0 |
| درآمد ماهیانه |
9/2±13/36 |
10/1±07/33 |
885/1 |
58 |
064/0 |
| شیفت هفتگی |
6/0±13/90 |
5/0±70/98 |
776/1 |
58 |
081/0 |
| شیفت ماهانه |
25/3±97/89 |
24/3±20/22 |
913/1 |
58 |
061/0 |
| سابقه کار (سال) |
7/3±27/76 |
9/4±03/67 |
611/1 |
58 |
113/0 |
P* آزمون کای اسکوئر
آزمون من ویتنیP**
جدول شماره 2: مقایسه میانگین افسردگی، اضطراب، استرس و شدت بی خوابی قبل، 2 و 4 هفته بعد در دو گروه
| متغیر |
گروه |
آماره(t) |
df |
P* |
| مداخله |
کنترل |
| انحراف معیار±میانگین |
انحراف معیار±میانگین |
| افسردگی |
| قبل |
30/4 ± 63/12 |
80/3 ± 73/12 |
095/0 |
58 |
92/0 |
| بعد |
19/4 ± 67/11 |
32/4 ± 86/13 |
91/1 |
58 |
06/0 |
| پیگیری |
30/3 ± 10/11 |
74/4 ± 46/14 |
188/3 |
58 |
002/0 |
| P** |
073/0 |
064/0 |
005/0P***= |
| F |
136/3 |
346/5 |
| اضطراب |
| قبل |
69/4 ± 63/12 |
68/5 ± 50/12 |
099/0 |
58 |
92/0 |
| بعد |
86/3 ± 16/12 |
88/4 ± 60/13 |
26/1 |
58 |
21/0 |
| پیگیری |
91/2 ± 00/11 |
91/2 ± 46/13 |
175/2 |
58 |
03/0 |
| P** |
059/0 |
449/0 |
078/0P***= |
| F |
497/3 |
275/1 |
| استرس |
| قبل |
51/2 ± 73/14 |
68/4 ± 80/14 |
069/0 |
58 |
946/0 |
| بعد |
03/4 ± 50/10 |
81/7 ± 96/15 |
407/3 |
58 |
001/0 |
| پیگیری |
23/3 ± 90/9 |
12/4 ± 23/13 |
507/3 |
57 |
001/0 |
| P** |
0001/0> |
202/0 |
006/0P***= |
| F |
1/38 |
87/1 |
|
| شدت بی خوابی |
| قبل |
67/3 ± 83/17 |
89/3 ± 26/17 |
579/0 |
58 |
56/0 |
| بعد |
98/2 ± 63/12 |
15/3 ± 16/18 |
978/6 |
58 |
0001/0> |
| پیگیری |
84/2 ± 96/11 |
63/2 ± 50/18 |
152/9 |
57 |
0001/0> |
| P** |
0001/0> |
345/0 |
0001/0>P*** |
| F |
42/32 |
34/4 |
|
|
|
|
|
|
|
P* تی مستقل
P**درون گروهی، آنالیز واریانس با اندازه های تکراری
P***اثر توام زمان و گروه-آزمون واریانس با اندازه های تکراری
بحث
مطالعه حاضر با هدف تعیین تاثیر طب فشاری بر اختلال خواب، افسردگی، استرس و اضطراب پرستاران شاغل در بخش کووید-19 انجام شد. نتایج این مطالعه نشان داد طب فشاری بر روی کاهش افسردگی پرستاران موثر بوده است. در مطالعه چو و همکاران، یافتهها نشان داد که طب فشاری لاله گوش (Auricular acupressure) باعث کاهش افسردگی دانشجویان پرستاری شده است (11). در مطالعه تی سنگ و همکاران (Tseng et al) یافتهها نشان داد طب فشاری بر روی نقطه شن من گوش تاثیر قابلتوجهی بر افسردگی سالمندان دارد (26). در مطالعه اچ ام وی و همکاران (Hmwe et al)، استفاده از طب فشاری باعث کاهش افسردگی در بیماران مبتلا به همودیالیز شده بود (27). متاآنالیزهای اخیر نشان میدهد که هنگام تحریک نقاط تغییرات در شیمی مغز و تصویربرداری مغز رخ میدهد. طب فشاری با تغییر آزادسازی انتقالدهندههای عصبی و هورمونهای عصبی باعث تغییراتی در شیمی مغز، حس، و پاسخهای غیرارادی میشود (28). در مطالعه لی و همکاران(Lee et al)، طب فشاری گوش با استفاده از دانههای واکاریا به مدت پنج هفته، در کاهش افسردگی و افزایش سرتونین پرستاران موثر بوده است (12).
نتایج مطالعه حاضر نشان داد که طب فشاری بر روی اضطراب موثر نبوده است. در مطالعه چو و همکاران، طب فشاری لاله گوش باعث کاهش اضطراب دانشجویان پرستاری شده بود (11). مطالعه موسوی و همکاران نشان داد که طب فشاری نقطه شن من باعث کاهش اضطراب در دانشجویان پزشکی شده است (29). در مطالعه سلاجقه و همکاران، طب فشاری باعث کاهش اضطراب بیماران با سوختگی درجه دو و سه شد (30). در مطالعه تی سنگ و همکاران طب فشاری بر اضطراب سالمندان تاثیر داشت (26). تفاوت این یافتهها با مطالعه حاضر، ممکن است ناشی از تفاوت محیط پژوهش، جمعیت مورد مطالعه، حجم نمونه، نقاط بهکاررفته برای طب فشاری و زمان ارزیابی اضطراب باشد. علاوه بر این، ممکن است شرکتکنندگان به دلیل تاثیرهای منفی همهگیری کووید -19؛ مانند میزان بالای مرگ و میر و افزایش بار کاری، فشار جسمانی و روانی بیشتری را تجربه کنند.
بر اساس نتایج این مطالعه طب فشاری بر روی استرس موثر بوده است. در مطالعه اچ ام وی و همکاران، استفاده از طب فشاری باعث کاهش استرس در بیماران مبتلا به همودیالیز شده بود (27). یافتههای مطالعه هوندا و همکاران(Honda et al) نشان داد که اثر خود طب فشاری بر روی استرس درکشده دانشجویان کالج طی دو هفته کاهش و در هفتههای بعدی ثابت مانده بود (31). مطالعه چو و همکاران (Cho et al) شواهد اولیهای را ارائه میدهد که طب فشاری مریدین یک مداخله موثر بر استرس پرستاران است (13). یافتههای مطالعات نشان میدهد که طب فشاری با تغییر سطوح هورمونی، سطوح انتقالدهندههای عصبی و عملکرد مغز مرتبط با آن، در کاهش پاسخ استرس نقش دارد (32).
در مطالعه حاضر، طب فشاری باعث کاهش شدت بیخوابی شد. یافتههای مطالعه عباسی و همکاران نشان داد، طب فشاری نقطه شن من، بر کیفیت خواب ذهنی، تاخیر در خواب، طول مدت خواب و مصرف داروهای خواب پرستاران شاغل در بخشهای مراقبت ویژه در پاندمی کووید-19 موثر بوده است (14). یافتههای مطالعه چو و همکاران نشاندهنده تاثیر طب فشاری بر کیفیت خواب دانشجویان پرستاری است (11). در مطالعه سلاجقه و همکاران نیز یافتهها نشان داد که طب فشاری بر کیفیت خواب بیماران با سوختگی درجه دو و سه موثر است (30). در یک مطالعه مرور سیستماتیک، طب فشاری به عنوان روشی آسان، امکانپذیر و بسیار کارآمد به بیماران همودیالیزی که از اختلالهای خواب رنج میبرند، توصیه میشود (33). به نظر میرسد طب فشاری با افزایش ترشح هورمون عصبی مانند ملاتونین باعث بهبود کیفیت خواب میشود (34). تحریک نقاط طب فشاری، اندورفین، سروتونین، نوراپی نفرین، هورمون آدرنوکورتیکوتروفیک، کورتیزول، استیل کولین و ملاتونین را تنظیم میکند که همه این هورمونها نقش مهمی در تنظیم خواب و عملکرد محور هیپوتالاموس - هیپوفیز - آدرنال دارند. همچنین، تحریک نقاط درمانی، با کاهش فعالیتهای سمپاتیک و افزایش فعالیت پاراسمپاتیک، سیستم عصبی خودکار را تنظیم میکند که میتواند پاسخ استرس را کاهش دهد و تن آرامی را القا کند. سیستم عصبی خودمختار، عوامل هورمونی و انتقالدهندههای عصبی ممکن است اثرهای بیولوژیکی در القای خواب، آرامش و احساس سلامت روانی داشته باشد (35).
از محدودیتهای پژوهش حاضر، میتوان به تاثیر شرایط روحی و روانی مشارکتکنندگان بر چگونگی پاسخگویی به سوالهای پرسشنامهها اشاره کرد. همچنین، به دلیل تخصیص تصادفی، امکان ایجاد تورش همجواری بین مشارکتکنندگان گروه کنترل و مداخله، یکی دیگر از محدودیتهای این پژوهش است. برای کاهش این سوگیری، از پرستاران گروه مداخله خواسته شد تا پایان پژوهش، آموزشهای داده شده را در اختیار سایر همکاران قرار ندهند.
نتیجهگیری
یافتههای مطالعه حاضر نشان داد که انجام طب فشاری در نقطه شن من و ۶ P دستها؛ استرس، افسردگی و بیخوابی را در پرستاران کاهش میدهد؛ بنابراین، پیشنهاد میشود تا مدیران پرستاری جهت کمک به مدیریت مشکلات روانشناختی پرستاران شاغل در بخشهای کرونا، در برنامههای آموزش مداوم به آموزش مهارتهای طب فشاری بپردازند. همچنین به برنامهریزان آموزش پرستاری توصیه میشود تا از یافتههای مطالعه حاضر در توسعه برنامه آموزشی دانشجویان پرستاری استفاده کنند.
ﺗﺸﮑﺮ و ﻗﺪرداﻧﯽ
این مقاله حاصل پایاننامه پژوهشی دانشجوی کارشناسی ارشد در رشته پرستاری مراقبت ویژه بوده که در دانشگاه علوم پزشکی جندی شاپور اهواز به شماره U-01164 و با کد اخلاق IR.AJUMS.REC.1401.287 به ثبت رسیده است. محققان کمال تشکر خود را از همه پرستاران شرکتکننده در پژوهش اعلام میکنند.
حامی مالی
این طرح هیچگونه حمایت مالی دریافت نکرده است.
سهم نویسندگان
تمام نویسندگان در طراحی تحقیق شارکت داشتند. نمونهگیری و جمعآوری دادهها توسط معصومه احمدی، تجزیه و تحلیل و تفسیر دادهها توسط محمد حسین حقیقیزاده، معصومه احمدی و سیمین جهانی انجام شد. تمام نویسندگان در تدوین پیشنویس مقاله و انجام اصلاحات مشارکت نمودند.
تضاد منافع
نویسندگان هرگونه تضاد منافع را در تمام مراحل انجام تحقیق رد میکنند.
References
- Torabi Zonouz S, Ghasemitabegh F, Ghorani A, Ebrahimi Sadr F, Mahmoud Alilou M, Pak R. Psychological impacts of new coronavirus disease-review paper. Rahyaft. 2020;30(3):
37-52. doi: 10.22034/rahyaft.2021.10337.1108
- Dehghan Tezerjani A, Zareei Mahmoodamadi H, Vaziri Yazdi S. DeveloPing and Validating of Stress Management Training Package Based on the Lived Experiences of Nurses Working in the COVID-19 Ward of Shahid Sadoughi HosPital, Yazd, Iran: A Mixed Method Study. Tolooebehdasht. 2022;21(3):53-65. doi: 10.18502/tbj.v21i3.10898
- Que J, Shi L, Deng J, Liu J, Zhang L, Wu S, et al. Psychological impact of the COVID-19 Pandemic on healthcare workers: a cross-sectional study in China. General Psychiatry. 2020;33(3). doi: 10.1136/gpsych-2020-100259 pmid: 32596640
- Kamran A, MalekPour A, Naeim M. The Psychological impact of covid-19 outbreak on nurses working in iran. Addictive Disorders & Their Treatment. 2021;20(4):470-1. doi: 10.1097/ADT.0000000000000269
- Kackin O, Ciydem E, Aci OS, Kutlu FY. Experiences and Psychosocial Problems of nurses caring for Patients diagnosed with COVID-19 in Turkey: A qualitative study. International Journal of Social Psychiatry. 2021;67(2):158-67. doi: 10.1177/0020764020942788 pmid: 32674644
- Marasine NR, Sankhi S, Lamichhane R, Marasini NR, Dangi NB. Self‐rePorted antidePressant drug side effects, medication adherence, and its associated factors among Patients diagnosed with dePression at the Psychiatric Hospital of Nepal. Depression research and treatment. 2020;2020(1):7024275. doi: 10.1155/2020/7024275 pmid: 33133693
- Sun N, Wei L, Shi S, Jiao D, Song R, Ma L, et al. A qualitative study on the Psychological exPerience of caregivers of COVID-19 Patients. American journal of infection control. 2020;48(6):592-8. doi: 10.1016/j.ajic.2020.03.018 pmid: 32334904
- Lee EJ, Frazier SK. The efficacy of acupressure for symptom management: a systematic review. Journal of Pain and symptom management. 2011;42(4):589-603. doi: 10.1016/j.jpainsymman.2011.01.007 pmid: 21531533
- Kao C-L, Chen C-H, Lin W-Y, Chiao Y-C, Hsieh C-L. Effect of auricular acupressure on peri-and early postmenopausal women with anxiety: a double-blinded, randomized, and controlled pilot study. Evidence-based Complementary and Alternative Medicine: eCAM. 2012;2012. doi: 10.1155/2012/567639 pmid: 22649475
- Monson E, Arney D, Benham B, Bird R, Elias E, Linden K, et al. Beyond pills: Acupressure impact on self-rated pain and anxiety scores. The Journal of Alternative and Complementary Medicine. 2019;25(5):517-21. doi: 10.1089/acm.2018.0422 pmid: 30932686
- Chueh K-H, Chang C-C, Yeh M-L. Effects of auricular acupressure on sleep quality, anxiety, and depressed mood in RN-BSN students with sleep disturbance. Journal of Nursing Research. 2018;26(1):10-7. doi: 10.1097/JNR.000000000000
0209 pmid: 29315203
- Lee S-N, Kim B, Park H. The effects of auricular acuPressure on stress, anxiety, and dePression of outPatient nurses in South Korea. ComPlementary TheraPies in Clinical Practice. 2021;44:101447. doi: 10.1016/j.ctcp.2021.
101447 pmid:34289443
- Cho Y, Joo J-M, Kim S, Sok S. Effects of meridian acupressure on stress, fatigue, anxiety, and self-efficacy of shiftwork nurses in south korea. International Journal of Environmental Research and Public Health. 2021;18(8):4199. doi: 10.3390/ijerph18084199 pmid: 33921026
- Abasi S, Akbari H, Sabery M. The effects of acupressure on sleep quality and compassion fatigue among emergency and critical care nurses during the coronavirus disease 2019 pandemic: A clinical trial. Nursing and Midwifery Studies. 2022;11(2):79-84. Link
- Kavak DG, Öksüz AS, Cengiz C, Kayral IH, Şenel FÇ. The importance of quality and accreditation in health care services in the process ofstruggle against COVID-19. Turkish journal of medical sciences. 2020;50(8):1760-70. doi: 10.3906/sag-2007-279 pmid: 33197156
- Nahayati MA, Vaghar Seyyedin SA, Bahrami-Taghanki HR, Rezaee Z, Mehrpooya N, Rahimi H. Effect of acupressure on stress and anxiety of patients with multiple sclerosis: a sham-controlled randomized clinical trial. Complementary Medicine Journal. 2020;10(3):270-83. doi:10.32598/cmja.10.
3.1020.1
- Tran TD, Tran T, Fisher J. Validation of the dePression anxiety stress scales (DASS) 21 as a screening instrument for dePression and anxiety in a rural community-based cohort of northern Vietnamese women. BMC Psychiatry. 2013;13:1-7. doi: 10.1186/1471-244X-13-24 pmid: 23311374
- Samani S JB. Investigating the validity and reliability of the short form of dePression, anxiety and Psychological stress scale. Journal of Social Sciences and Humanities, Shiraz University. 2007;28(3):65-77. Link
- Foruzandeh N. Study of mental health status of cardiovascular diseasespatients and determination of some effective factors on it in the patients hospitalized in CCU and cardiology wards of Hajar Hospital, Shahrekord. Journal of Multidisciplinary Care, 2013; 2(2): 18-25. Link
- Miri Z, Razavi Z, Mohammadi S. Evaluation of stress, anxiety, depression, and sleep disorders in medical students of Hamadan University of Medical Sciences, Iran, during the COVID-19 Pandemic. Avicenna Journal of Clinical Medicine. 2021;27(4):232-8. doi: 10.52547/ajcm.27.4.238
- Savard MH, Savard J, Simard S, Ivers H. Empirical validation of the Insomnia Severity Index in cancer patients. Psycho‐Oncology. 2005;14(6):429-41. doi: 10.1002/pon.860 pmid:
15376284
- Bastien CH, Vallières A, Morin CM. Validation of the Insomnia Severity Index as an outcome measure for insomnia research. Sleep Medicine. 2001;2(4):297-307. doi: 10.1016/s1389-9457(00)00065-4 pmid:11438246
- Dastani M, Jomheri F, FATHI AA, Sadeghniiat K, Someloo S. Effectiveness of drug therapy and behavioral therapy on chronic insomnia. Journal of Behavioral Sciences. 2011;5(1):27-32. Link
- Wu P, Cheng C, Song X, Yang L, Deng D, Du Z, et al. Acupoint combination effect of Shenmen (HT 7) and Sanyinjiao (SP 6) in treating insomnia: study protocol for a randomized controlled trial. Trials. 2020;21:1-9. doi: 10.11
86/s13063-020-4170-1 pmid: 32164719
- Lv J-Q, Li P-C, Zhou L, Tang W-F, Li N. Acupuncture at the P6 Acupoint to prevent postoperative pain after craniotomy: A Randomized, Placebo‐Controlled Study. Evidence‐Based Complementary and Alternative Medicine. 2021;2021(1):6619855. doi: 10.1155/2021/6619855 pmid: 33815553
- Tseng Y-T, Chen I-H, Lee P-H, Lin P-C. Effects of auricular acupressure on depression and anxiety in older adult residents of long-term care institutions: A randomized clinical trial. Geriatric Nursing. 2021;42(1):205-12. doi: 10.1016/j.gerinurse.2020.08.003 pmid: 32921508
- Hmwe NTT, Subramanian P, Tan LP, Chong WK. The effects of acupressure on depression, anxiety and stress in patients with hemodialysis: A randomized controlled trial. International journal of nursing studies. 2015;52(2):509-18. doi: 10.1016/j.ijnurstu.2014.11.002 pmid: 25468282
- Weiss-Farnan, Pamela. Acupressure. Complementary Therapies in Nursing, 9th Edition. 2014:441. doi: 10.1891/9780826
194992.0025
- Mosavi Z, Khazaie H, Janatolmakan M, Rezaeian S, Khatony A. Effects of auricular acupressure on test anxiety in medical students: a randomized Parallel-group trial. BMC Med Educ. 2023;23(1):835. doi: 10.1186/s12909-023-04825-w pmid: 37936159
- Salajegheh Z, Harorani M, Shahrodi M, Dolati E, Farahani M, Amini N, et al. Effects of acupressure on sleep quality and anxiety of patients with second- or third-degree burns: a randomized sham-controlled trial. BMC Complement Med Ther. 2024;24(1):5. doi: 10.1186/s12906-023-04292-2 pmid: 38167078
- Yasuhiro H, Akira T, Satoshi H. Effect of a four-week self-administered acupressure intervention on perceived stress over the past month. Open Journal of Medical Psychology. 2012;2012. doi:10.4236/ojmp.2012.13004
- Lane J. The neurochemistry of counterconditioning: Acupressure desensitization in Psychotherapy. Energy. 2009;1(1):31. Link
- Chen S-R, Hou W-H, Lai J-N, Kwong JS, Lin P-C. Effects of acupressure on anxiety: a systematic review and meta-analysis. Journal of Integrative and Complementary Medicine. 2022;28(1):25-35. doi: 10.1089/jicm.2020.0256 pmid: 35085025
- Carotenuto M, Gallai B, Parisi L, Roccella M, EsPosito M. Acupressure therapy for insomnia in adolescents: a polysomnographic study. NeuroPsychiatric Disease and Treatment. 2013;9:157-62. doi: 10.2147/NDT.S41892 pmid: 23378768
- Hmwe NTT, Browne G, Mollart L, Allanson V, Chan SWC. An integrative review of acupressure interventions for older people: a focus on sleep quality, depression, anxiety, and agitation. International Journal of Geriatric Psychiatry. 2019;34(3):381-96. doi: 10.1002/gps.5031 pmid: 30430640
نوع مطالعه:
پژوهشي |
موضوع مقاله:
طب سنتی


 ، سیمین جهانی*2
، سیمین جهانی*2 

 ، نسرین الهی3
، نسرین الهی3 

 ، محمد حسین حقیقی زاده4
، محمد حسین حقیقی زاده4 



.png)

