مقدمه
ویروس SARS-CoV-2 به عنوان یک مشکل جهانی که از خطرناکترین ویروسهای خانواده کروناویروس است باعث سندرُم حاد تنفسی شدید کروناویروس میشود. علی رغم کوشش محققین در سراسر دنیا همچنان ابهامات زیادی در زمینههای مختلف بیماری وجود دارد. طیف بیماری از بیعلامتی/قبل از بروز علائم تا بیماری بسیار شدید تظاهر میکند. خاطرنشان میشود که علائم ثابت نیست و در هر زمان ممکن است بیمار وارد مرحله بعدی شود. طیفی از بیماری از بیعلامت تا پنومونی شدید، سندرُم دیسترس حاد تنفسی و مرگ ممکن است ایجاد شود. در حدود 80 درصد موارد بیماران مبتلا به کووید 19 به صورت بیعلامت، علائم خفیف تا متوسط دارند و در حدود 15 درصد موارد مبتلایان با علائم شدید و نیاز به بستری مراجعه میکنند. در 5 درصد موارد شرایط بیمار بحرانی شده و ممکن است نیازمند بستری در ICUو مراقبتهای ویژه باشد. از دست دادن حس بویایی و نیز حس چشایی از جمله علائمی است که در بسیاری از مبتلایان گزارش شده است. از علائم دیگر میتوان به علائم گوارشی نظیر بیاشتهایی، ضعف، بیحالی، خستگی زودرس، دل درد، تهوع، استفراغ و اسهال اشاره کرد [
1،
2]. همهگیری جهانی بیماری کووید 19 فشار قابل توجهی بر مراکز درمانی در سراسر دنیا وارد کرد [
1]. نبود و یا کمبود امکانات در مراکز درمانی، مراقبت از بیماران مبتلا به کرونا را بیشازپیش سختتر کرده است. درمانهای حمایتی عبارت هستند از جایگزینی مایعات و به دنبال آن استفاده از داروهای وازوپرسور جهت کاهش فشار خون، حمایت تنفسی (اکسیژن مکمل) و تهویه مکانیکی (ونتیلاتور) در مشکلات شدید تنفسی، استفاده از فراوردههای خونی (پلاسما درمانی) بیماران کرونایی بهبود یافته جهت تولید داروهای مشتق از پلاسمای انسانی و تولید.IgG مطالعات جهانی انجامشده در زمینه درمان بیماران مبتلا به کرونا نشان میدهد بسیاری از بیماران کرونایی با این روشها از مرگ حتمی نجات پیدا کردند. مطالعه اطلاعات پروندههای بیماران نشان داد که از این سه روش درمان حمایتی در بخش مراقبتهای ویژه جهت بهبودی حال بیماران استفاده شده بود [
3،
4].
اگرچه بیشتر بیماران مبتلا به ویروس کووید 19 نیاز به بستری شدن در بیمارستان ندارند، اما در بیماران با علائم شدید، معمولاً سندرم دیسترس تنفسی حاد دیده میشود که تهویه مکانیکی تهاجمی را ضروری میکند [
2]. متأسفانه کمبود ونتیلاتور به مشکل بزرگی در جهت درمان بیماران با شرایط بالینی وخیم تبدیل شده است [
3]. حدود 5 تا 15 درصد بیماران مبتلا به کووید 19 در طول درمان نیاز به تهویه مکانیکی به وسیله ونتیلاتور پیدا میکنند. مطالعات جدید انجام لولهگذاری تراشه زودهنگام برای بیماران مبتلا به کووید 19 را به دو دلیل پیشنهاد میکنند : 1. هیپوکسمی شدید (نسبت فشار اکسیژن شریانی به کسر اکسیژن کمتر از ۲۰۰ میلیمتر جیوه). 2. محافظت از پرسنل در نتیجه گسترش ویروس [
4،
5].
میزان مرگومیر ناشی از تهویه مکانیکی در بیماران زیاد است، اما تهویه محافظتی ریه در این بیماران اجباری است [
6،
7]. همچنین در 50 درصد بیماران با تظاهرات شدید کووید 19، اختلال انعقاد خون گزارش شده است. اطلاعات محدودی حاکی از بروز زیاد ترومبوز ورید عمقی و آمبولی ریوی در 40 درصد بیماران کووید 19 علی رغم استفاده از دُز استاندارد هپارین با وزن مولکولی پایین است و در بیشتر این موارد ترومبوز عروق ریوی نیز گزارش شده است که ممکن است در نارسایی پیشرونده ریه نقش داشته باشد [
8]. آنمی در بخش مراقبتهای ویژه (ICU) شایع بوده و باعث افزایش ناخوشی و مرگومیر میشود که اتیولوژی آن به عوامل زیادی ربط دارد، ولی آنمی ناشی از علل التهابی مهمترین دلیل آن و دقیقاً مثل آنمی فقر آهن است [
9]. تعداد زیادی از این بیماران در ابتدای بستری شدن آنمی داشته و قسمت عمدهای نیز در طی طولانی شدن زمان بستری شدن دچار آنمی میشوند [
10]. به این ترتیب که با افزایش مدتزمان بستری شدن در بخش مراقبتهای ویژه، میزان آنمی هم افزایش پیدا میکند [
11].
گزارشات در موارد نادری از پنومونی که از نوامبر تا دسامبر 2019، در چین و ایران بستری شده و تحت درمان قرار گرفته بودند الگوی درگیری رادیولوژی را در سه بیمار نشان داد که کاملاً با بیماری COVID-19 مطابقت داشت. بیماران علیرغم درمانهای حمایتی تنفسی و استفاده از کورتیکواستروئید سیستمیک، به دلیل نارسایی پیشرونده تنفسی حاد فوت کردند و فقط یک بیمار بر خلاف دو بیمار دیگر بهبود یافت. بررسی این سه مورد این اصل را خاطرنشان کرد که در موارد برخورد با بیماران عفونی با علائم غیرمعمول، بایستی بروز بیماریهای نوپدید و بازپدید را در نظر داشت. مطالعات قبلی نشان داد که هیچیک از کودکان مبتلا به کووید سابقه بیماری زمینهای یا مصرف داروهای خاص را نداشتند. شدت بیماری در همه کودکان خفیف بود. هیچیک از بیماران نیاز به تهویه مکانیکی و بستری در بخش مراقبتهای ویژه نداشتند. همچنین هیچ مورد مرگ گزارش نشد.
در زمینه پیدایش بیماریهای عفونی ویروسی و نامشخص بودن نقش افراد با گروههای سنی مختلف در چرخه انتقال، جهت درک بهتر بیماری، باید به تظاهرات بالینی بیمار توجه شود و تظاهرات بالینی پس از جمعآوری اطلاعات بیشتر در موارد ابتلای افراد، تعریف میشود. لذا مطالعات وسیعتر در زمینه یافتههای بالینی و آزمایشگاهی در شناخت بیماری و تأثیر آن بر جامعه ضروری به نظر میرسد. با توجه به موارد گفتهشده، در این مقاله با بررسی میزان نیاز بیماران مبتلا به کرونا به درمانهای حمایتی، سعی شده است اهمیت هرکدام از این روشهای درمانی بررسی شود تا با تحقیقات بعدی راهکارهایی سودمند در جهت بهبودی هدفمند برای بیماران مبتلا به کرونا داده شود [
12،
13]. با توجه به اینکه مطالعهای در زمینه مقایسه میزان نیاز به درمانهای حمایتی در مبتلایان به کووید 19 در ایران انجام نشده بود بر آن شدیم تا با انجام این پژوهش گامی در راستای شناخت بیشتر این بیماری ناشناخته برداریم.
مواد و روشها
این مطالعه، یک مطالعه گذشتهنگر بنیادی کاربردی به صورت توصیفیتحلیلی بود که روی صد بیمار کووید ۱۹ فوتشده در بیمارستان تخصصی و فوق تخصصی هاجر، 503 ارتش تهران، از اسفند 1398 تا مهر 1399 با ابزار اطلاعات جمعیتشناسی پرونده انجام شد. جامعه موردمطالعه بیماران فوتشده مبتلا به کووید ۱۹ بستری در مرکز آموزشیدرمانی بیمارستان هاجر شهر تهران بودند که با روش سرشماری وارد مطالعه شدند و در دو گروه دارای و بدون بیماری زمینهای تقسیم شدند. پس از هماهنگی و اخذ مجوز لازم پژوهشگران به بیمارستان هاجر رفتند. با رعایت کامل موازین کنترل عفونت و پوشش حفاظت فردی کامل پس از معرفی خود و کسب رضایت و اجازه آگاهانه از مسئولین بخش مراقبتهای ویژه، اطلاعات از پروندههای فوتیها در اثر کووید 19 جمعآوری شد. معیارهای ورودی، بیماران با تست ریه (CT scan) و آزمایش PCR مثبت بودند که در اثر همین بیماری فوت کرده بودند. معیار حذف افراد از مطالعه هر بیماری دیگری به غیر از کووید ۱۹ بود. سیر بیماری به مرحله صفر (بدون علامت)، مرحله ابتدای عفونت، مرحله فاز تنفسی که خود به دو مرحله متوسط و شدید تقسیمبندی میشود و بالاخره مرحله التهاب شدید و بحرانی طبقهبندی شد. مرحله التهاب شدید و بحرانی معیار ورود درمان حمایتی است که بیمار نیازمند مراقبتهای ویژه است. ملاک ورود به این مرحله حداقل یکی از موارد نارسایی تنفسی؛ میزان اشباع اکسیژن خونی ٪SpO2<90، نشانههای شوک، نیاز به تهویه مکانیکی و نارسایی چندارگانی بود.
بیماریهای زمینهای پرفشاری خون، دیابت کنترلنشده، بیماریهای قلبیعروقی غیر از فشار خون، توده بدنی یا BMI بیش از ۴۰، بیماریهای تنفسی مزمن زمینهای و بالاخره نارسایی کلیوی مزمن درمان کرونا را سختتر میکردند. میزان مرگومیر در بخش مراقبتهای ویژه، بسته به بیماری زمینهای، متفاوت بود. در صورت لزوم بنا به صلاحدید پزشک و شرایط خاص بیمار از درمانهای حمایتی خاص استفاده شد [
۱۳،
۱۴]. اطلاعات جمعیتشناختی مانند سن، جنس همچنین نیاز به هرکدام از درمانهای حمایتی در طول دوره بستری را از پرونده بیماران فوتشده گردآوری کردیم. تجزیه و تحلیل آماری با نرمافزار آماری SPSS نسخه 22 و آزمون آماری تی مستقل جهت بررسی متغیرهای کمی با توزیع نرمال انجام شد. ضریب اطمینان برای تمامی آزمونها 95 درصد و میزان P کمتر یا مساوی 0/05 معنیدار در نظر گرفته شد.
یافتهها
تحقیقات اخیر نشان داده است که چاقی، فشار خون بالا، دیابت و نارسایی قلبی به عنوان بیماریهای زمینهای درمان کرونا را مشکل و سخت میکند. بررسی اطلاعات جمعیتشناختی بیماران فوتشده شامل خصوصیات یک جمعیت مانند سن، جنسیت، نژاد، ملیت، محل سکونت، وضعیت تأهل، وضعیت اشتغال، درآمد و مواردی از این قبیل نشان داد که جامعه آماری مطالعهشده صد نفر بودند. با توجه نتایج 52 نفر (52 درصد)از فوتشدگان مذکر بودند (با میانگین سنی 70 سال) و 48 نفر (48 درصد) جنس مؤنث (با میانگین سنی 73 سال) بودند. همچنین حداقل سن بیماران فوتی 36 سال و حداکثر سن 96 سال مشاهده شد. همچنین در طول دوره بستری62 بیمار (۶۲ درصد) به تهویه مکانیکی از طریق دستگاه تنفس مصنوعی، ۲۸ بیمار (28 درصد) به تزریق داروی تنگ و منقبضکننده عروق و ۱۳ بیمار (13 درصد) به تزریق فراورده خونی در طول دوره بستری نیازمند شده بودند. بررسی پروندهها نشان داد که در صد مرگومیر درفصل زمستان 25 نفر (25 درصد)، در بهار 37 نفر(37 درصد) و در تابستان 38 نفر (38 درصد) گزارش شده بود. تفاوت معنیداری بین سن و جنس فوتشدگان دیده نشد (P≥0/01). نتایج آماری نشان داد که هیچ ارتباط معنی داری بین سن و جنس فوتیها و استفاده از هیچکدام از درمانهای حمایتی دیده نشد (P≥0/01). نتایج آماری ارتباط معنیدار بین سن و جنس فوتیها و بیماریهای زمینهای را نشان داد (P≤0/01).
در بیماران فوتشده پیشرفت سریع علائم تنفسی، تند نفسی RR>30 در دقیقه و تنگی نفس، میزان اشباع اکسیژن خونی SpO2<90 و نیز افزایش درگیری بیش از 50 درصد از ریه در CT Scan گزارش شده بود (P=0/01). این بیماران وارد مرحله بحرانی شده بودند. در این مرحله بیمار نیازمند مراقبتهای ویژه است. بروز انواع شدید بیماری در هر زمانی از سیر بیماری ممکن است رخ دهد و بروز آن الزاماً مستلزم طی همه مراحل قبلی و ابتدائی بیماری نیست [
۴،
۵].
همه بیماران اندیکاسیونهای اصلی بستری شامل تنگی تنفس و یا سطح اشباع اکسیژن کمتر از 90 درصد در هوای اتاق و RR>30 (با یا بدون تب) را داشتند. بیماران با هیپوکسمی مقاوم به درمان، کاهش سطح هوشیاری، ناپایداری حرکت خون یا حرکت خون و افزایش کربن اکسید در خون همراه خستگی تنفسی در بخش مراقبتهای ویژه ICU بستری شده بودند. علت مرگ بیماران عدم انقباض عضله قلب و نبود خروجی و جریان خونی در قلب یا آسیستول گزارش شده بود. آسیستول یکی از شرایطی است که ممکن است در برخی کشورها منجر به صدور گواهی مرگ قانونی یا مرگ بالینی توسط پزشک در محل مورد استفاده قرار گیرد [
۱۴ ،
۱۰].
تصویر شماره 1 دادههای مربوط به نیاز بیماران به درمانهای حمایتی را نشان میدهد. لازم به یادآوری است که نتایج ما روی پرونده صد بیمار فوتی بود. با بررسی آماری پرونده این بیماران مبتلا به کووید ۱۹ با توجه به
تصویر شماره 1 به این نتایج رسیدیم که استفاده از ونتیلاتور نسبت به بقیه روشها به طورمعنیدار درصد بالاتری را به خود اختصاص داده است (P=0/01). در 62(62 درصد) بیمار از دستگاه ونتیلاتور استفاده شده بود. در 28 بیمار (28 درصد) از تزریق داروی تنگکننده عروق و در 13 بیمار (13 درصد) از فراورده خونی استفاده شد.
.jpg)
لازم به توضیح است که از دو یا چند درمان حمایتی همراه با هم استفاده نشده است. همانطور که در
تصویر شماره ۲ ملاحظه میشود اکثر فوتشدگان دارای بیماری زمینهای بودند.

نکته قابل توجه اینکه در فوتشدگان دارای بیماریهای زمینهای ۶۹ بیمار (69 درصد) و در فاقد بیماریهای زمینهای ۳۱ بیمار (31 درصد) از ونتیلاتور استفاده شده بود. در
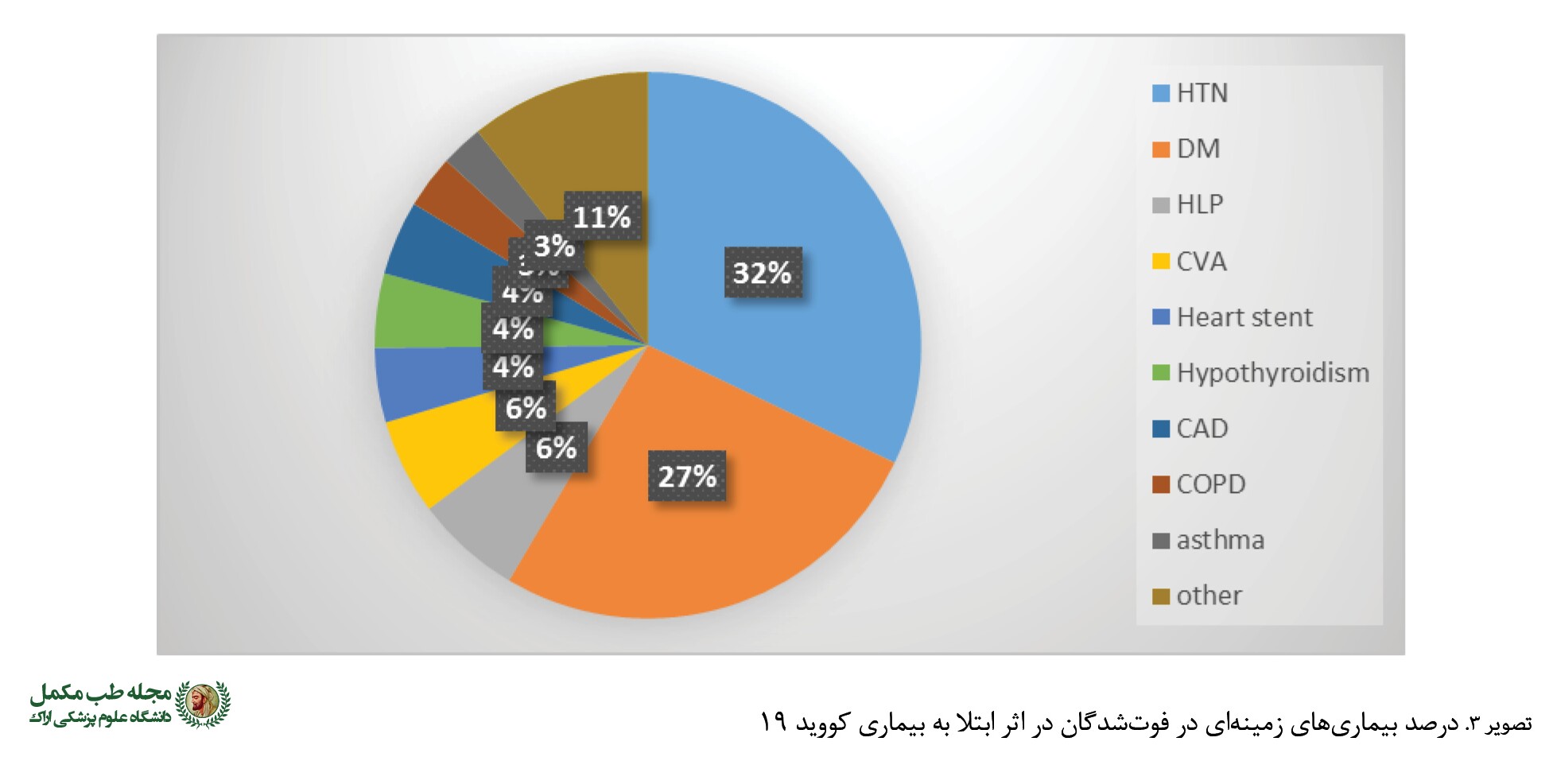
تصویر شماره ۳ درصد فوتشدگان در اثر ابتلا به کووید ۱۹ را مشاهده میکنید که مبتلا به بیماری زمینهای هم بودند. همانطورکه ملاحظه میشود درصد بیشتر بیماریهای زمینهای شامل فشار خون بالا، دیابت و مشکلات قلبی گزارش شده است. شدت بیماری و تظاهرات بالینی و میزان مرگومیر بیماران مبتلا به کرونا در زیرگروههای قلبیعروقی، دیابت و فشار خون بالا نسبت به سایر افراد مبتلا به بیماری کروناویروس دارای اختلاف معنیداری است (P=0/01).
بحث
بیماری مسری کووید 19از بیماریهای مشترک بین انسان و حیوان است که توسط خانواده کروناویروس که جزو ویروسهای RNA دار است، ایجاد میشود. این بیماری باعث طیف وسیعی از بیماریهای ویروسی از سرماخوردگی تا سندرم تنفسی خاورمیانه و سندرم حاد تنفسی سارس میشود. ویروس کووید 19 از خطرناکترین ویروسهای این خانواده است [
۱۲،
۱۳]. بر اساس گزارش سازمان بهداشت جهانی تا ژوئن 2020 حدود 5/6 میلیون نفر مبتلا در سراسر دنیا و بیش از 390 هزار مرگ در اثر این بیماری گزارش شده است. ایران بیستوپنجمین کشوری است که به این ویروس آلوده شده است. سیر بیماری را میتوان به این مراحل تقسیم کرد: مرحله صفر: بی علامت/قبل از بروز علائم. مرحله یک: مراحل ابتدایی عفونت. مرحله دو: فاز تنفسی. مرحله سه: فاز التهابی شدید [
۱۲ ،
۱۱]. البته لازم به ذکر است که نمیتوان مرز دقیقی بین مراحل مختلف بیماری تصور کرد و همپوشانی ممکن است وجود داشته باشد [
۱۱ ،
۲].
در ووهان چین میانگین سنی فوتشدگان 50 سال بود که در مردان آمار گزارشات بیشتر بود. تقریباً 81 درصد از بیماران علائم خفیف داشتند و تنها 14 درصد از بیماران علائم شدید، شامل ذاتالریه و تنگی نفس از خود نشان دادند. حدود 5 درصد موارد وخیم با نارسایی تنفسی و شوک عفونی و نارسایی سایر ارگانهای بدن مواجه شدند. تب و سرفه از رایجترین علائم مخصوصاً در کودکان گزارش شد [
۸]. در مطالعه چن و همکاران میزان ابتلا در مردان اندکی بیشتربود. البته در مطالعه لی و همکاران میزان ابتلا در زنان بیشتر بود. مطالعات پیشین نشان داد که در بیماران فوتی، سن بالای 60 سال، آمار بیشتری را به خود اختصاص داد. این نتیجه نشاندهنده این است که سن بالاتر فاکتور خطر جدی در جهت ابتلا به این بیماری محسوب میشود. در مطالعه ما فوتشدگان دارای حداقل یک بیماری زمینهای بودند که با نتایج سایر محققین همپوشانی دارد. در مطالعه ما هم مانند مطالعات قبلی وجود بیماری زمینهای مانند فشارخون بالا، بیماری قلبی و دیابت در بیماران فوتشده شایع بود. با توجه به اینکه افراد مسن بیشتر مستعد مرگومیر هستند و وجود بیماری زمینهای در میان افراد سالمند بیشتر است، خطرات مرگومیر را در میان آنها افزایش داده است. شایعترین علامت بالینی در اکثر مطالعات مانند مطالعه ما در بدو ورود تنگی نفس، سرفه و تب بوده بود. درضمن تنگی نفس جزو شایعترین علائم در فوتیها بوده است.کاهش سطح هوشیاری به طور معنیداری در فوتی بیشتر بوده است. توجه به نشانهها و علائم بالینی بیمارانی که فوت کردهاند نشان میدهد که این بیماران در بدو ورود شرایط وخیمی داشتهاند. به طوری که بررسی میزان اشباع اکسیژن خونی نشان میدهد که بیشتر این بیماران spo2 پایینتر از 93 درصد داشتهاند. شایعترین علامت در بیماران فوتی تنگی نفس و اختلال در سطح هوشیاری است. اکثر بیماران نیاز به اکسیژندرمانی داشتهاند و اکثر آنان در بخش مراقبتهای ویژه بستری شدند. عدم دسترسی و ناقص بودن اطلاعات پرونده برخی بیماران و کامل نبودن نتایج برخی آزمایشات از محدودیتهای پژوهش حاضر است [
۱۲]. توجه به علائم پیشرفته تنفسی بیماران در بدو ورودشان در پیشآگهی بیماری بسیار مؤثر است. البته لازم به ذکر است در ابتدای بیماری علائم غیراختصاصی و کلی مانند خستگی، بدن درد، سرفه خشک، سردرد، تهوع و اسهال در بیماران دیده میشود [
۱۲]. با توجه به اینکه درصد بالایی از بیماران با درگیری وخیم ریهها نیازمند اینتوباسیون داخل تراشه میشوند پس بنا به دلایل گفتهشده برای حفاظت از ریهها و همچنین محافظت پرسنل در مقابل گسترش ویروس، بهتر است پروتکلهایی برای اینتوباسیون زودهنگام بیماران با درصد خاصی از درگیری ریهها در نظر گرفته شود. با توجه به اینکه کووید 19 در افراد با بیماری زمینهای نظیر فشار خون وخامت بیشتری را نشان میدهد و اینکه این بیماران در بستری شدن طولانیمدت خطر مشکلات انعقادی و ترومبوآمبولی بیشتری پیدا میکنند، این مسئله نیز اهمیت استفاده از داروهای منقبضکننده عروق در بیماران کووید 19 را بیش از پیش نشان میدهد [
۱۲]. در مسئله تزریق فراورده خونی هرچند که درصد کمی از بیماران نیازمند تزریق فراورده خونی شدند، ولی بستری شدن طولانیمدت در بخش مراقبتهای ویژه بهتنهایی عاملی در جهت ایجاد آنمی در بیماران است و به همین علت فراهم بودن فراوردههای خونی و ایمنی تزریق باید بیش از پیش در نظر گرفته شود [
۳،
۱۱]. همهگیری کووید ۱۹ نشاندهنده بزرگترین بحران بهداشت عمومی جهانی است. آزمایشهای بالینی که برای بررسی روشهای درمانی بالقوه برای کووید ۱۹ آغاز شده است بسیار بالاست، ولی متأسفانه تاکنون منجر به تولید داروی مؤثری نشده است. بنابراین برای مقابله با این ویروس، اقدامات اضطراری پیشگیرانه و هماهنگ بین همه کشورها مورد نیاز است. پیشنهاد میشود تحقیق بعدی بر روی جامعه افراد زنده مبتلا به کووید ۱۹ و مقایسهای بین نتایج دو گروه انجام شود.
نتیجهگیری
در مطالعه ما با توجه به رابطه آماری معنیدار P=0/01 در استفاده از ونتیلاتور، نیاز به ونتیلاتور اهمیت بسزایی نسبت به دو روش تزریق داروی تنگکننده عروق و استفاده از فراوردههای خونی نشان داد. در پاندمی کرونا با توجه به نبود دارو و همچنین نبود روشهای درمانی تهاجمی و غیرتهاجمی که به طور قطعی با درصد بالایی بتواند بیماری را از بین ببرد، باید در تشخیص بهموقع بیماران دقت بیشتری شود و همچنین با توجه به کمبود امکانات پزشکی، غربالگری بیماران برای استفاده از تجهیزات پزشکی باید انجام گیرد تا بیمارانی که به طور قطع به درمان خاصی نیازمند هستند از آن درمان استفاده کنند. با توجه به اینکه افراد سالمند و دارای بیماری زمینهای بیشتر در معرض ابتلا هستند اقدامات پیشگیرانه و احتیاطی برای آنان لازم وضروری است.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
کد اخلاق این پژوهش 1399.069.IR.AJAUMS.REC است که توسط کمیته اخلاق دانشگاه علومپزشکی آجا به تصویب رسید. پژوهش با رعایت اصول اخلاقی در پژوهشهای پزشکی بر روی انسان (بیانیه هلسینکی) و بر اساس کد اخلاق انجام شده است.
حامی مالی
این تحقیق هیچ گونه کمک مالی از سازمانهای تأمین مالی در بخشهای عمومی ، تجاری یا غیرانتفاعی دریافت نکرد.
مشارکت نویسندگان
تمام نویسندگان در طراحی، اجرا و نگارش همه بخشهای پژوهش حاضر مشارکت داشتهاند.
تعارض منافع
نویسندگان تصریح میکنند که هیچگونه تضاد منافعی وجود ندارد.
تشکر و قدردانی
نویسندگان این مقاله از دانشگاه علومپزشکی ایران و دانشگاه علومپزشکی آجا برای تأمین اعتبارات لازم جهت انجام این پروژه و بیمارستان هاجر ارتش جهت انجام آزمایشهای تخصصی مورد نیاز تقدیر و تشکر میکنند.


 ، فاطمه طباطبایی2
، فاطمه طباطبایی2 

 ، مسیب باقری نیک3
، مسیب باقری نیک3 
 ، سوسن عزیز محمدی4
، سوسن عزیز محمدی4 
 ، شیلا لکا5
، شیلا لکا5 
 ، مژگان مهاجری ایروانی
، مژگان مهاجری ایروانی 

 6
6
.jpg)


